Enrico Guido Spinoni 1,2, Rocco Gioscia 1,2, Leonardo Grisafi 1,2, Andrea Rognoni 1, Marco Mennuni 1, Giuseppe Patti 1,2.
1 Università del Piemonte Orientale, Novara
2 AOU Maggiore della Carità, Novara
Abstract
Uomo di 52 anni ricoverato per episodio sincopale ed angina a riposo, veniva sottoposto a studio coronarografico documentante arterie coronarie esenti da stenosi critiche. Successivamente, veniva sottoposto a studio elettrofisiologico endocavitario che documentava comparsa di angor e di sopraslivellamento del tratto ST in sede inferiore in seguito ad infusione di isoproterenolo, totalmente regrediti in seguito ad infusione di verapamil. La prova da sforzo eseguita evidenziava comparsa di transitorio sopraslivellamento del tratto ST a riposo, regredito con nitrato spray. Veniva quindi posta diagnosi di angina vasospastica ed il paziente veniva dimesso con indicazione a terapia farmacologica con calcio-antagonista (diltiazem) e nitrato transdermico.
Caso Clinico
Un uomo di 52 anni, con familiarità per cardiopatia ischemica, in assenza di ulteriori fattori di rischio cardiovascolare, accedeva presso il pronto soccorso del nostro Nosocomio in seguito a comparsa di dolore toracico associato a malessere e successiva improvvisa perdita di coscienza testimoniata dalla moglie, in assenza di prodromi, con successivo rapido risveglio spontaneo dopo pochi secondi. Il paziente riferiva la persistenza da anni di episodi mattutini di dolore toracico tipico non correlati allo sforzo, per cui non aveva effettuato successivi accertamenti cardiologici. L’anno precedente era stata posta diagnosi di gastroduodenite con screzio pancreatico esordita con dolore toracico atipico (TnI negativa in quella occasione), per cui aveva iniziato terapia con gastroprotettore.
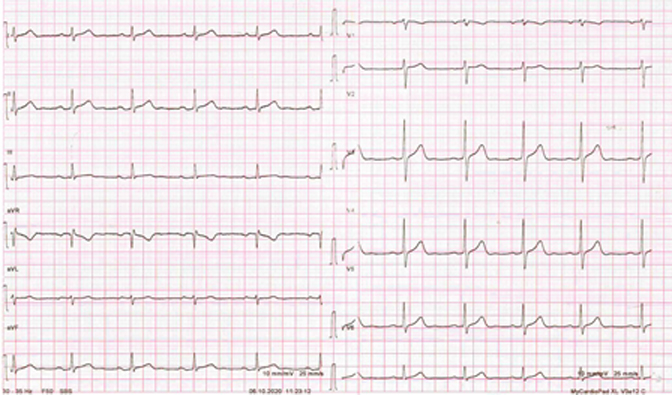
In pronto soccorso si eseguiva tracciato elettrocardiografico in paziente in quel momento asintomatico che documentava ritmo sinusale con atipie diffuse della ripolarizzazione, più marcate in sede inferiore (Figura 1). Agli esami ematici i markers di miocardiocitonecrosi risultavano ripetutamente negativi (TnI-hs primo punto 14 ng/L; secondo punto 19 ng/L). Eseguiva inoltre TC encefalo che risultava negativa per acuzie. In considerazione della tipicità della sintomatologia e del concomitante episodio sincopale, si ricoverava presso il reparto di Cardiologia con monitoraggio telemetrico 24 h nell’ipotesi diagnostica di angina instabile. L’ecocardiogramma eseguito al ricovero mostrava sfumata ipocinesia inferiore basale e postero-laterale distale; FE 55%; non valvulopatie di rilievo. Il giorno successivo, il paziente veniva sottoposto a studio coronarografico mediante accesso radiale destro, che mostrava albero coronarico con circolo coronarico a dominanza destra, esente da stenosi critiche.
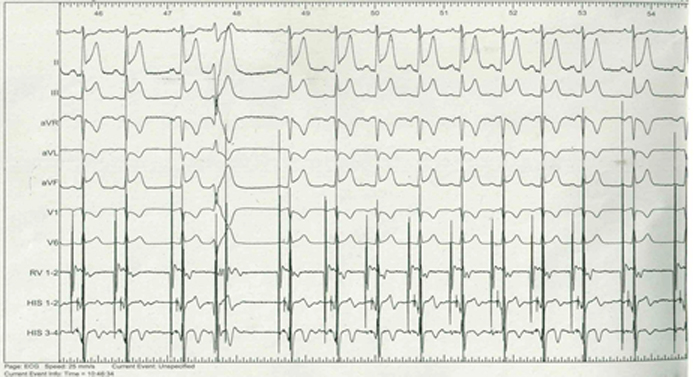
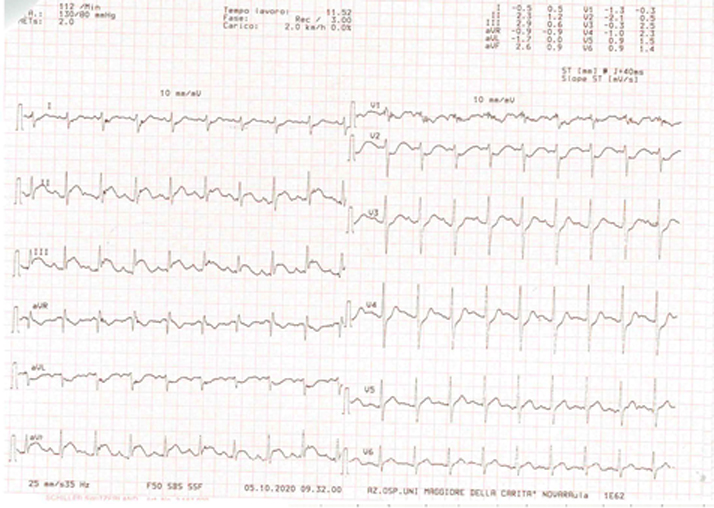
A questo punto, al fine di approfondire la sintomatologia e l’episodio sincopale, il paziente veniva sottoposto a studio elettrofisiologico endocavitario, che risultava negativo per anomalie della conduzione, ma che in corso di infusione di isoproterenolo risultava positivo per induzione di sintomatologia anginosa ed alterazioni significative del tracciato ECG, con evidenza di sopraslivellamento del tratto ST in sede inferiore (Figura 2) e successiva risoluzione dopo infusione di verapamil ev. Nell’ipotesi diagnostica di vasospasmo coronarico, veniva poi condotto test ergometrico al tapis-roulant secondo protocollo di Bruce, risultato massimale per frequenza cardiaca, in assenza durante lo sforzo di sintomatologia anginosa o dispnoica e di alterazioni ECG-grafiche significative per ischemia inducibile. Al 3° minuto di recupero il paziente lamentava comparsa di angor di breve durata, con concomitante registrazione all’ECG di sopraslivellamento transitorio del tratto ST di brevissima durata con specularità (Figura 3).
A questo punto veniva quindi confermata l’ipotesi diagnostica di vasospasmo coronarico ed impostata la terapia farmacologica specifica, con diltiazem per os 60 mg bid e nitrato transdermico 10 mg per 12 h. Si dimetteva il paziente con indicazione a controllo con test ergometrico ad 1 mese in terapia medica ottimizzata.
Conclusioni
Il caso riportato è un esempio di angina vasospastica appartenente all’entità patologica conosciuta come INOCA (ischemia in assenza di malattia coronarica ostruttiva), condizione responsabile di ischemia miocardica in assenza di lesioni coronariche emodinamicamente significative (>50%) all’esame coronarografico1. Nonostante le caratteristiche “benigne” di questa entità patologica, la prognosi e qualità della vita di questi pazienti ne sono fortemente inficiate, con una maggiore prevalenza nel sesso femminile, specialmente in età avanzata 1-3 .
L’INOCA include uno spettro di condizioni fisiopatologiche capaci di determinare ischemia, tra le quali di particolare nota sono l’angina microvascolare e l’angina vasospastica.
Dal punto di vista fisiopatologico, nell’angina microvascolare la microcircolazione coronarica presenta una limitata capacità vasodilatatrice in associazione a spiccata sensibilità agli stimoli vasocostrittori. Secondo il gruppo COVADIS la diagnosi di angina microvascolare può essere formulata in presenza di 4 criteri: sintomi tipici dell’ischemia miocardica; assenza di malattia ostruttiva coronarica; evidenza strumentale di ischemia miocardica; evidenza di alterata funzione microvascolare coronarica (tramite la valutazione della Coronary Flow Reserve mediante ecocardiogramma transtoracico sotto sforzo o tramite la valutazione dell’indice di resistenza miocardica con cateterismo intracoronarico)4. L’angina vasospastica (o di Prinzmetal) invece è caratterizzata da un’iperreattività a livello dei rami coronarici epicardici a stimoli vasocostrittori, con transitoria riduzione del flusso a valle e sofferenza ischemica del tessuto miocardico tributario. Clinicamente si manifesta con angina a riposo, transitoria, a risoluzione spontanea o con pronta risoluzione alla somministrazione di nitrati. E’ stato inoltre evidenziato un caratteristico ritmo circadiano della sintomatologia (più frequente nelle prime ore del mattino), la quale è spesso innescata dall’iperventilazione 5. Il COVADIS ha definito come gold standard per la diagnosi l’esecuzione di un test provocativo angiografico (con acetilcolina o meno frequentemente con ergotamina) che documenti uno spasmo coronarico con occlusione o subocclusione (> 90% del lume vasale) transitoria, a pronta regressione con infusione intracoronarica di nitrato6. Nonostante l’elevata specificità dei test provocativi, nella pratica clinica attuale i test provocativi vengono eseguiti in pochi centri di cardiologia interventistica, e la diagnosi di vasospasmo coronarico è avvalorata dalle caratteristiche cliniche del paziente, dalla sintomatologia e dalla presenza di segni di ischemia inducibile in assenza di coronaropatia ostruttiva critica.
Le opzioni terapeutiche includono le modifiche dello stile di vita e la correzione dei fattori di rischio, a cui si aggiungono agenti farmacologici rappresentati dai calcio-antagonisti (sia per l’angina vasospastica che per angina microvascolare) e dai beta-bloccanti, ranolazina e ivabradina (per l’angina microvascolare)7.
Bibliografia
1.Padro T, Manfrini O, et al. ESC Working Group on Coronary Pathophysiology and Microcirculation position paper on “coronary microvascular dysfunction in cardiovascular disease”. Cardiovasc Res 2020;116:741-55.
2. Ford TJ, Yii E, Sidik N, et al. Ischemia and no obstructive coronary artery disease: prevalence and correlates of coronary vasomotion disorders. Circ Cardiovasc Interv 2019;12:e008126.
3. Shaw LJ, Bairey Merz CN, et al. Insight from the NHLBI-sponsored Women’s Ischemia Syndrome Evaluation (WISE) Study: Part I: gender differences in traditional and novel risk factors, symptom evaluation, and gender-optimized diagnostic strategies. J Am Coll Cardiol 2006;47(3 Suppl): S4-20.
4. Ong P, Camici PG, Beltrame JF, et al.; Coronary Vasomotion Disorders International Study Group (COVADIS). International standardization of diagnostic criteria for microvascular angina. Int J Cardiol 2018;250:16-20.
5. Lanza GA, Patti G, Pasceri V, et al. Circadian distribution of ischemic attacks and ischemia-related ventricular arrhythmias in patients with variant angina. Cardiologia. 1999 Oct;44(10):913-9. PMID: 10630051.
6. Beltrame JF, Crea F, Kaski JC, et al.. Coronary Vasomotion Disorders International Study Group (COVADIS). The who, what, why, when, how and where of vasospastic angina. Circ J 2016;80:289-98.
7. Kunadian V, Chieffo A, Camici PG, et al. An EAPCI Expert Consensus Document on Ischaemia with Non-Obstructive Coronary Arteries in Collaboration with European Society of Cardiology Working Group on Coronary Pathophysiology & Microcirculation Endorsed by Coronary Vasomotor Disorders International Study Group. Eur Heart J. 2020 Oct 1;41(37):3504-3520. doi: 10.1093/eurheartj/ehaa503. PMID: 32626906; PMCID: PMC7577516.
