Autori: Martino PEPE1, Gianluigi NAPOLI1, Gaetano BRINDICCI2, Eugenio CARULLI1, Palma L. NESTOLA1, Carmen R. SANTORO2, Giuseppe BIONDI-ZOCCAI3,4, Arturo GIORDANO5, Fabrizio D’ASCENZO6, Plinio CIRILLO7, Annalisa SARACINO2,8, Stefano FAVALE1.
1 UO Cardiologia Universitaria, Dipartimento di Emergenza e Trapianti d’Organo (DETO), Università di Bari “Aldo Moro”, Piazza G. Cesare 11, Bari (BA), 70124, Italia.
2 UO Malattie Infettive, Policlinico di Bari, Piazza G. Cesare 11, Bari (BA), 70124, Italia.
3 Dipartimento di Scienze medico-chirurgiche e Biotecnologia, Università Sapienza di Roma, Corso della Repubblica 79, Latina (LT), 04100, Italia.
4 Cardiocentro Mediterranea, Via Orazio 2, Napoli (NA), 80122, Italia.
5 UO Cardiologia Invasiva, Ospedale “Pineta Grande”, Via Domitiana km 30, Castel Volturno (CE), 81030, Italia.
6 Divisione di Cardiologia, Dipartimento di Scienze Mediche, Università di Torino, Ospedale “Città della salute e della scienza”, Torino (TO), 10126, Italia.
7 Divisione di Cardiologia, Università di Napoli “Federico II”, Napoli (NA), 80131, Italia.
8 Dipartimento di Scienze Biomediche e Oncologia Umana, Università di Bari “Aldo Moro”, Piazza G. Cesare 11, Bari (BA), 70124, Italia.
a cura di Gianluigi Napoli
ARTICOLO
Il coinvolgimento cardiaco contribuisce significativamente alla mortalità dei pazienti affetti COronaVIrus-Disease-19 (COVID-19)1-5 mediante molteplici meccanismi: danno miocardico diretto, eventi tromboembolici, tossicità delle terapie, ipossia tissutale legata a mismatch tra domanda e offerta di ossigeno e la tempesta citochinica pro infiammatoria in grado di determinare miocarditi fulminanti6-9 10 11.
L’Elettrocardiogramma (ECG) costituisce un valido strumento di screening per identificare precocemente i pazienti ospedalizzati per COVID-19 caratterizzati da un decorso intraospedaliero sfavorevole sebbene inizialmente classificati a basso rischio. Gli studi finora condotti hanno valutato il valore predittivo dell’ECG nei pazienti ospedalizzati per COVID-19 indipendentemente dalla presentazione clinica d’ingresso. Questo approccio “all-inclusive” tuttavia pone il dilemma che i parametri elettrocardiografici basali costituiscano un semplice marker di malattia avanzata piuttosto che dei predittori di decorso sfavorevole.
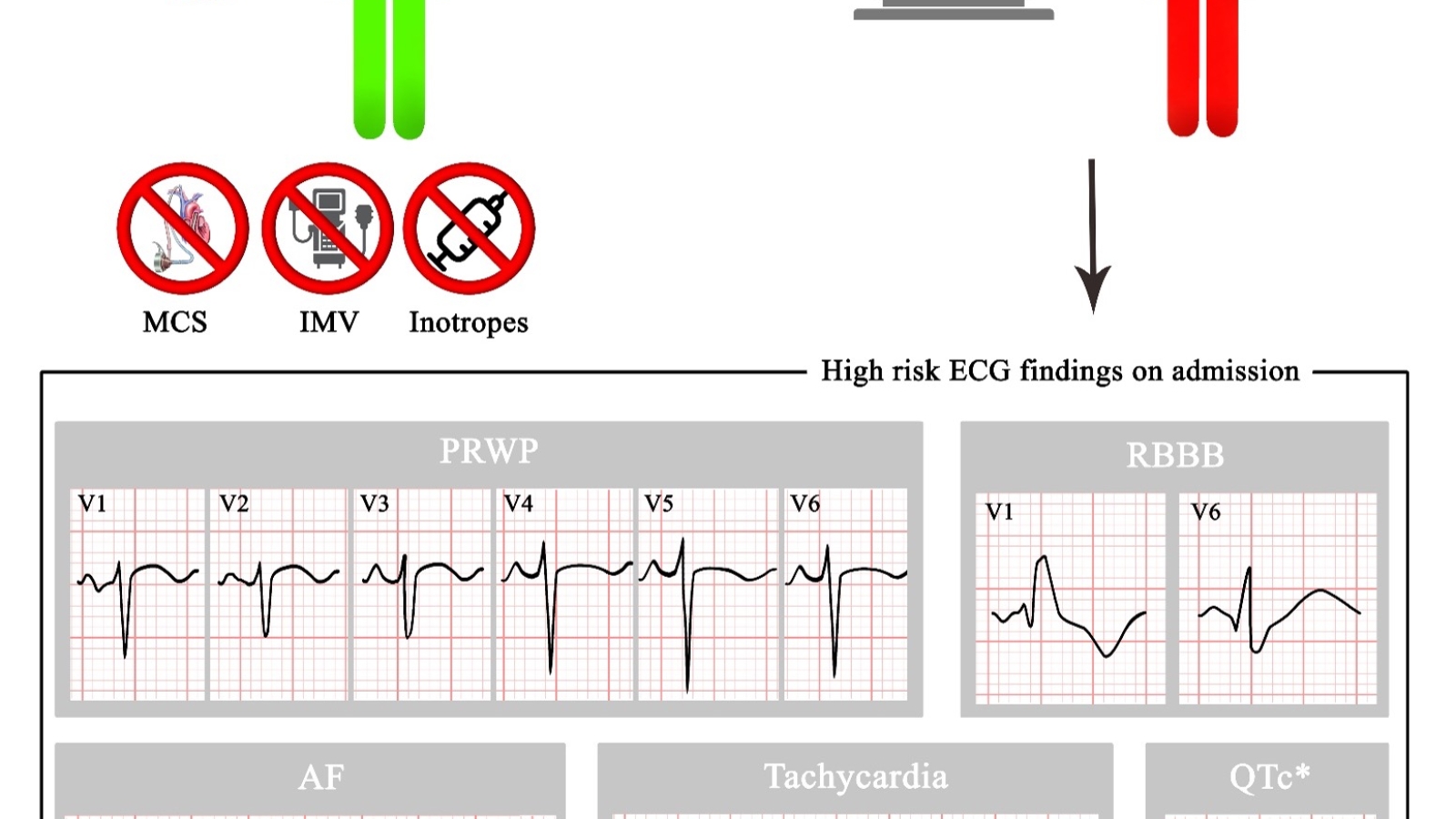
Il nostro studio osservazionale monocentrico ha incluso 348 pazienti consecutivi ospedalizzati per COVID-19 presso l’AOU Policlinico di Bari tra marzo 2020 e marzo 2021 con un basso profilo di rischio clinico (non necessitanti di iniziale ricovero in terapia intensiva, ventilazione meccanica invasiva o supporto cardiocircolatorio meccanico o farmacologico). Tutti i pazienti sono stati sottoposti ad ECG all’ingresso, refertato da 2 cardiologi indipendenti.
Gli outcome primari erano: mortalità intraospedaliera e l’outcome composito di morte e intubazione orotracheale (IOT). Durante il ricovero 29 pazienti (7.5%) sono deceduti e 44 pazienti (11.5%) hanno raggiunto l’outcome composito di morte e/o intubazione orotracheale (IOT).
I pazienti con outcome peggiore erano caratterizzati da una maggiore prevalenza di diabete mellito di tipo 2, ipertensione arteriosa, storia di malattia cardiovascolare e uso di terapia antiaggregante o betabloccante.
Alla regressione logistica univariata, i predittori elettrocardiografici di mortalità intraospedaliera sono risultati: fibrillazione atriale (FA), scarsa crescita dell’onda R in V1-V6, tachicardia, bassi voltaggi del QRS nelle derivazioni precordiali, sottoslivellamento del tratto ST in qualsiasi derivazione, e/o in sede laterale e/o precordiale, onde T negative in qualsiasi derivazione e/o in sede laterale, intervallo QT corretto (QTc), blocco di branca destra (BBD) ed emiblocco anteriore sinistro (EAS). L’analisi multivariata ha confermato che la FA, la tachicardia, la scarsa crescita dell’onda R in V1-V6 e il BBD sono significativamente associati alla mortalità intraospedaliera.
Analogamente, l’analisi univariata ha evidenziato come predittori di morte e/o IOT: FA, scarsa crescita dell’onda R in V1-V6, il sottoslivellamento del tratto ST in sede laterale o precordiale, le onde T negative in qualsiasi sede o in sede laterale, la tachicardia, il QTc, il BBD e l’EAS. Alla regressione logistica multivariata la FA, la scarsa crescita dell’onda R, la tachicardia, il QTc e il BBD sono risultati predittori indipendenti di morte e/o IOT. (figura 1)
I principali risultati del presente studio sono:
- Nei pazienti affetti da COVID-19 a basso rischio, l’ECG costituisce un esame rapido, economico, facilmente effettuabile e ad elevata capacità di stratificazione prognostica;
- la tachicardia, la FA, la scarsa crescita dell’onda R in V1-V6 e il BBD all’ECG di ingresso costituiscono predditori indipendenti di mortalità; questi stessi parametri, assieme al QTc, sono inoltre fortemente associati all’outcome composito di morte e/o IOT;
- tra tutti i parametri citati, il BBD si è rivelato il più forte predittore sia di morte (OR 8.039, IC 1.229-52.603; p = 0.03) che di morte e/o IOT (OR 9.196, IC 1.600-52.852; p=0.013).
L’unicità dello studio riguarda il focus sui pazienti a basso rischio (come testimoniato dalla mortalità intraospedaliera del 7.5%, notevolmente inferiore rispetto ai recenti report su coorti di pazienti non selezionate).12, 13 Ciò permette di identificare la categoria di pazienti che può beneficiare maggiormente dalla modulazione dell’approccio diagnostico-terapeutico intraospedaliero, mediante uno stretto monitoraggio clinico-laboratoristico, una valutazione cardiologica precoce e un trattamento farmacologico più aggressivo, permettendo inoltre una migliore allocazione delle risorse in un contesto emergenziale.
REFERENCES
REFERENCES
1. Driggin, E., et al., Cardiovascular Considerations for Patients, Health Care Workers, and Health Systems During the COVID-19 Pandemic. J Am Coll Cardiol, 2020. 75(18): p. 2352-2371.
2. Ruan, Q., et al., Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China. Intensive Care Med, 2020. 46(5): p. 846-848.
3. Guo, T., et al., Cardiovascular Implications of Fatal Outcomes of Patients With Coronavirus Disease 2019 (COVID-19). JAMA Cardiol, 2020. 5(7): p. 811-818.
4. Núñez-Gil, I., et al., Underlying heart diseases and acute COVID-19 outcomes. Cardiology Journal, 2021. 28(2): p. 202-214.
5. El-Battrawy, I., et al., COVID-19 and the impact of arterial hypertension—An analysis of the international HOPE COVID-19 Registry (Italy-Spain-Germany). European Journal of Clinical Investigation, 2021. n/a(n/a): p. e13582.
6. Madjid, M., et al., Potential Effects of Coronaviruses on the Cardiovascular System: A Review. JAMA Cardiol, 2020. 5(7): p. 831-840.
7. Long, B., et al., Cardiovascular complications in COVID-19. Am J Emerg Med, 2020. 38(7): p. 1504-1507.
8. Núñez-Gil, I.J., et al., Renin-angiotensin system inhibitors effect before and during hospitalization in COVID-19 outcomes: Final analysis of the international HOPE COVID-19 (Health Outcome Predictive Evaluation for COVID-19) registry. American Heart Journal, 2021. 237: p. 104-115.
9. Santoro, F., et al., Anticoagulation Therapy in Patients With Coronavirus Disease 2019: Results From a Multicenter International Prospective Registry (Health Outcome Predictive Evaluation for Corona Virus Disease 2019 [HOPE-COVID19]). Crit Care Med, 2021. 49(6): p. e624-e633.
10. Pellegrini, D., et al., Microthrombi as a Major Cause of Cardiac Injury in COVID-19. Circulation, 2021. 143(10): p. 1031-1042.
11. Tavazzi, G., et al., Myocardial localization of coronavirus in COVID-19 cardiogenic shock. Eur J Heart Fail, 2020. 22(5): p. 911-915.
12. Mountantonakis, S.E., et al., Atrial fibrillation is an independent predictor for in-hospital mortality in patients admitted with SARS-CoV-2 infection. Heart Rhythm, 2021. 18(4): p. 501-507.
13. Akhtar, Z., et al., Prolonged QT predicts prognosis in COVID-19. Pacing Clin Electrophysiol, 2021. 44(5): p. 875-882.
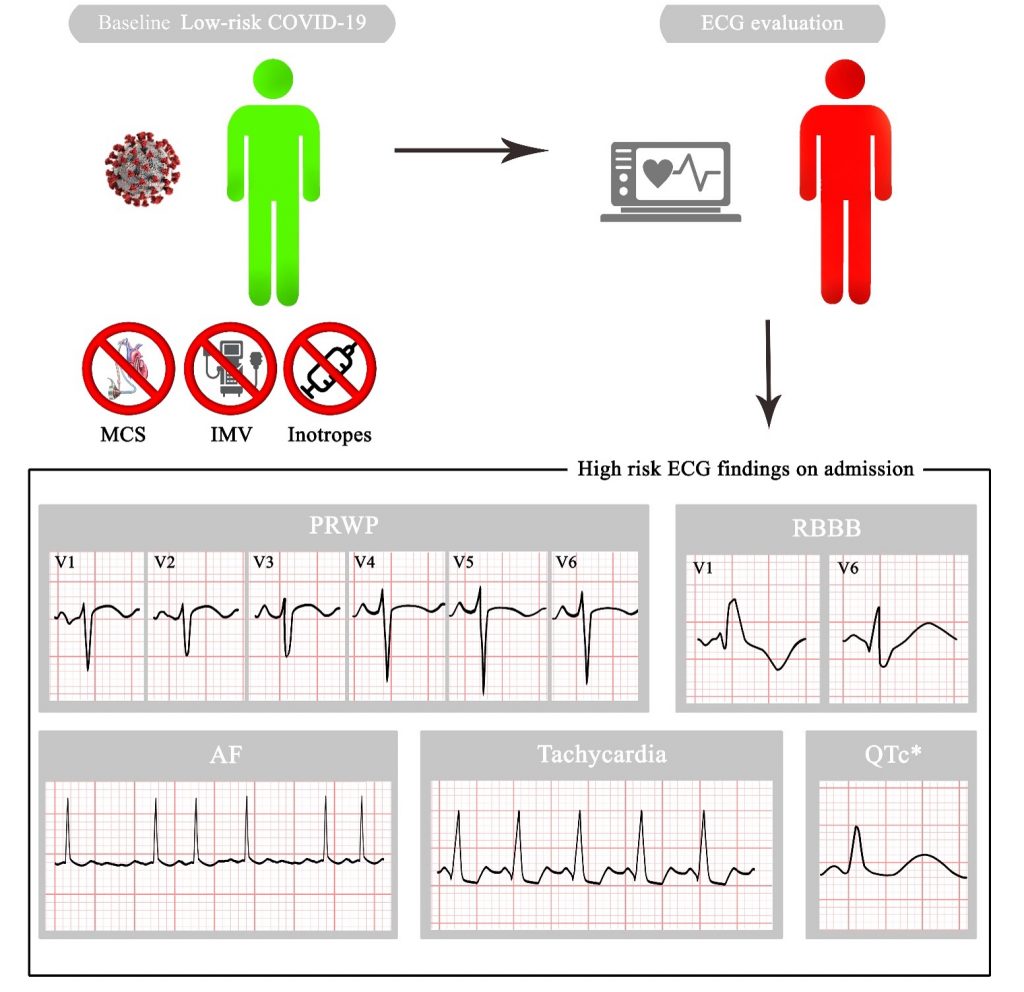
MCS, mechanical circulation support; IMV, invasive mechanical ventilation; PRWP, poor R wave progression; RBBB, right bundle branch block; AF, atrial fibrillation; QTc, QT corrected interval.