A cura di Angelica Cersosimo
Prove emergenti dimostrano che la pandemia in corso della malattia da coronavirus 2019 (COVID-19) è strettamente legata alla coagulopatia anche se la polmonite appare come la principale manifestazione clinica. L’esatta incidenza degli eventi tromboembolici è in gran parte sconosciuta, per cui è stato condotto un numero
relativamente significativo di studi al fine di esplorare il rischio trombotico nei pazienti COVID-19.
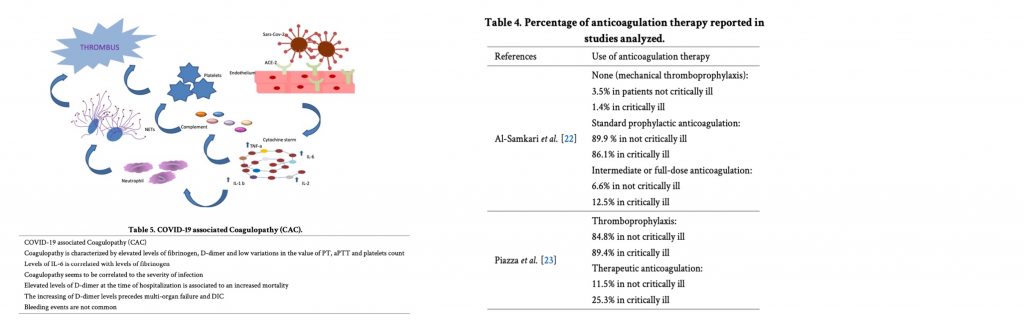
Il principale punto di ingresso nelle cellule per SARS-CoV-2 è l’enzima di conversione dell’angiotensina 2 (ACE-2), che è attaccato alla superficie esterna delle cellule nei polmoni, nelle arterie, nel cuore, nei reni e nell’intestino. Tuttavia, i picchi proteina spike S1 interagiscono anche con la proteina RBC Band3, in modo simile all’interazione dei picchi S1 e dei recettori ACE-2, determinando pertanto ipossia.
Inoltre, la tempesta di citochine, mediata da interleuchine pro-infiammatorie, fattore di necrosi tumorale α e reagenti di fase acuta elevati, è la principale responsabile dell’ipercoagulopatia associata a COVID-19. Nei pazienti con sindrome respiratoria acuta grave coronavirus 2 (SARS-CoV-2) un ruolo chiave è svolto, in aggiunta, dalla risposta infiammatoria, segnalando la progressione del COVID-19, come dimostrato in uno studio retrospettivo cinese in cui i livelli plasmatici di IL-6 (il principale fattore scatenante della
cosiddetta “tempesta di citochine”) e la proteina C-reattiva (CRP) sono fattori predittivi indipendenti della gravità della malattia nei pazienti con COVID-19.
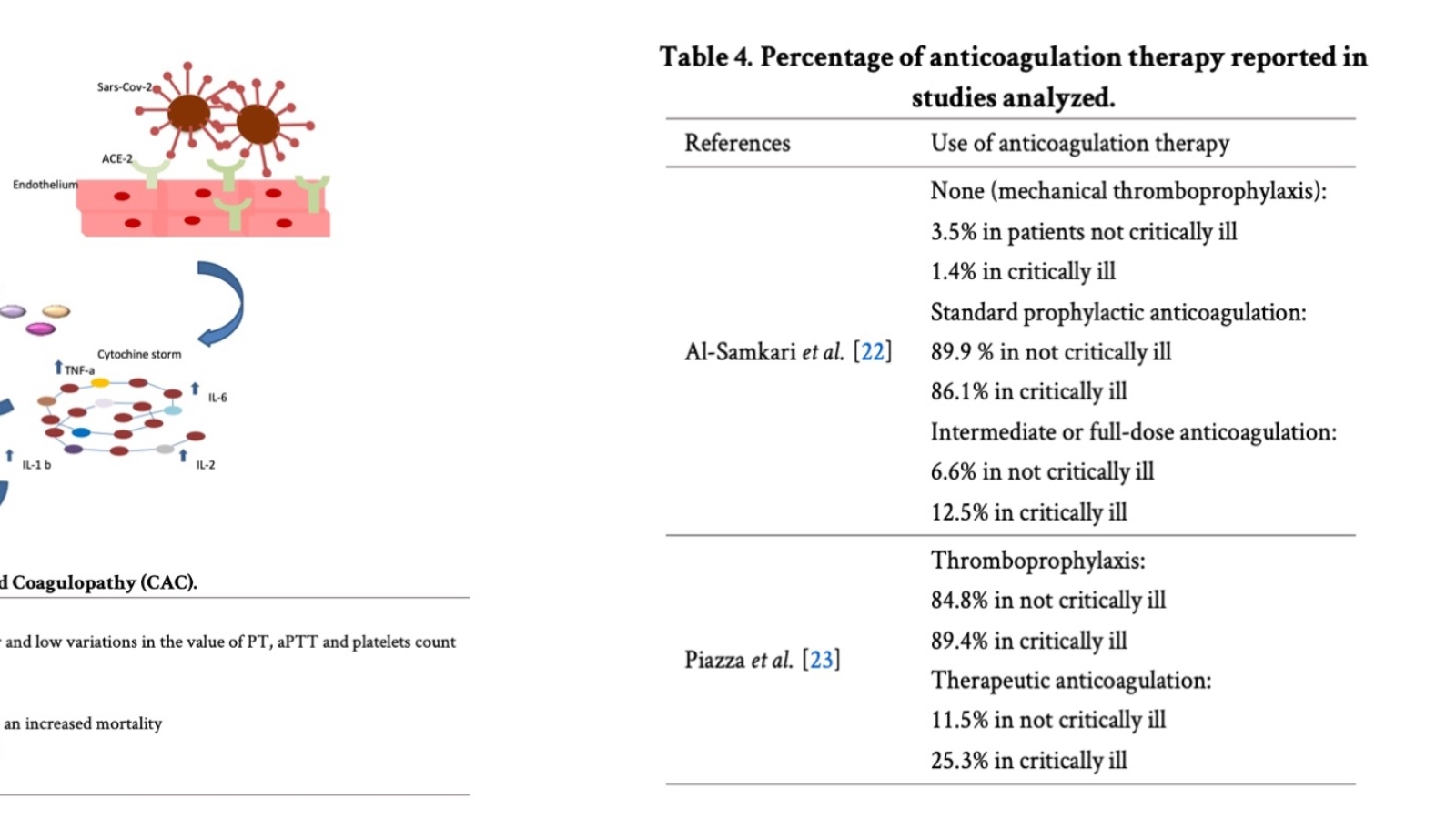
L’incidenza di TEV, infatti, tra i pazienti ospedalizzati con COVID-19, è significativa, anche in quelli sottoposti a terapia anticoagulante.
L’analisi dei diversi fattori di rischio nei pazienti COVID-19 ha rivelato, pertanto, che una più alta conta dei globuli bianchi, un più alto livello di D-dimero e un più alto rapporto neutrofili/linfociti sono associati indipendentemente al TEV, sottolineando la stretta relazione tra coagulazione e vie infiammatorie.
Pertanto, possiamo riassumere l’effetto protrombotico dell’infezione da SARS-CoV-2 in:
facilitazione della deposizione estesa dei componenti del complemento terminale, formazione eccessiva di NET per rilascio di neutrofili ed interazione diretta con il TLR-7 delle piastrine con conseguente risposta trombo-infiammatoria, aumento della produzione di immunoglobuline e reclutamento dei linfociti T nei siti di danno vascolare.
Anche le comorbidità, come diabete, ipertensione e danno renale acuto, svolgono un ruolo nel promuovere il danno endoteliale e possono, di conseguenza, essere legate a complicanze legate al COVID-19.
Le comorbidità, associate alla infezione da SARS-COV-2 comportano una maggiore incidenza di TEV , di tromboembolismo arterioso, di danno miocardico acuto, miocardite e CID.
E’ importante, pertanto, iniziare tempestivamente una terapia anticoagulante come profilassi valutando, durante la somministrazione, la modifica dei valori di D-dimero.