Pellegrino Ciampi, Massimiliano Camilli, Daniela Pedicino, Alessia D’Aiello, Tommaso Sanna, Massimo Massetti, Filippo Crea, Giovanna Liuzzo
Dipartimento di Scienze Cardiovascolari, Fondazione Policlinico Universitario A. Gemelli IRCCS, Roma, Italia
Abstract:
Paziente di 78 anni che accedeva in Pronto Soccorso per STEMI anteriore, trattato efficacemente mediante angioplastica percutanea dell’arteria discendente anteriore. L’ecocardiogramma post-procedura mostrava la presenza di un difetto interventricolare para-apicale con significativo shunt sinistro-destro. Dopo posizionamento di contropulsatore aortico, il caso veniva collegialmente discusso in sede di Heart Team e si decideva, vista la stabilità del quadro clinico, di procrastinare l’intervento chirurgico per favorire la cicatrizzazione del tessuto miocardico. Un’infusione endovenosa di Levosimendan veniva iniziata con progressivo recupero della funzione contrattile biventricolare. In nona giornata, l’intervento cardiochirurgico veniva eseguito con successo.
L’impiego precoce del Levosimendan potrebbe rappresentare una valida strategia farmacologica come terapia di supporto nei pazienti con DIV post-infartuale in attesa di riparazione chirurgica.
Caso clinico:
Uomo di 78 anni, iperteso, dislipidemico, che accedeva in Pronto Soccorso per dolore toracico tipico e dispnea ingravescente. All’esame obiettivo, il paziente si presentava emodinamicamente stabile, con pressione arteriosa di 100/60 mmHg, frequenza cardiaca di 90 bpm, toni cardiaci netti con soffio sistolico 2/6 in mesocardio, saturazione arteriosa di ossigeno del 90% in aria ambiente, tachipnea e lievi crepitii tele-inspiratori bilaterali medio-basali.
L’ECG mostrava ritmo sinusale con marcato sopraslivellamento del tratto ST in sede antero-laterale. L’ecocardioscopia evidenziava significativa disfunzione contrattile del ventricolo sinistro (FE 37%), con estesa acinesia in sede setto-apicale ed ipocinesia delle pareti anteriore ed antero-laterale media, lieve disfunzione contrattile globale del ventricolo destro (TAPSE 15 mm, RV-FAC 33%) e moderata insufficienza tricuspidale. Veniva posta diagnosi di STEMI anteriore e, dopo premedicazione con Flectadol 250 mg, Ticagrelor 180 mg ed Eparina non frazionata 5000 UI, si eseguiva studio coronarografico, che documentava stenosi subocclusiva del tratto prossimale della discendente anteriore. Si procedeva quindi a rivascolarizzazione coronarica mediante impianto di stent medicato, con ripristino di flusso TIMI 3.
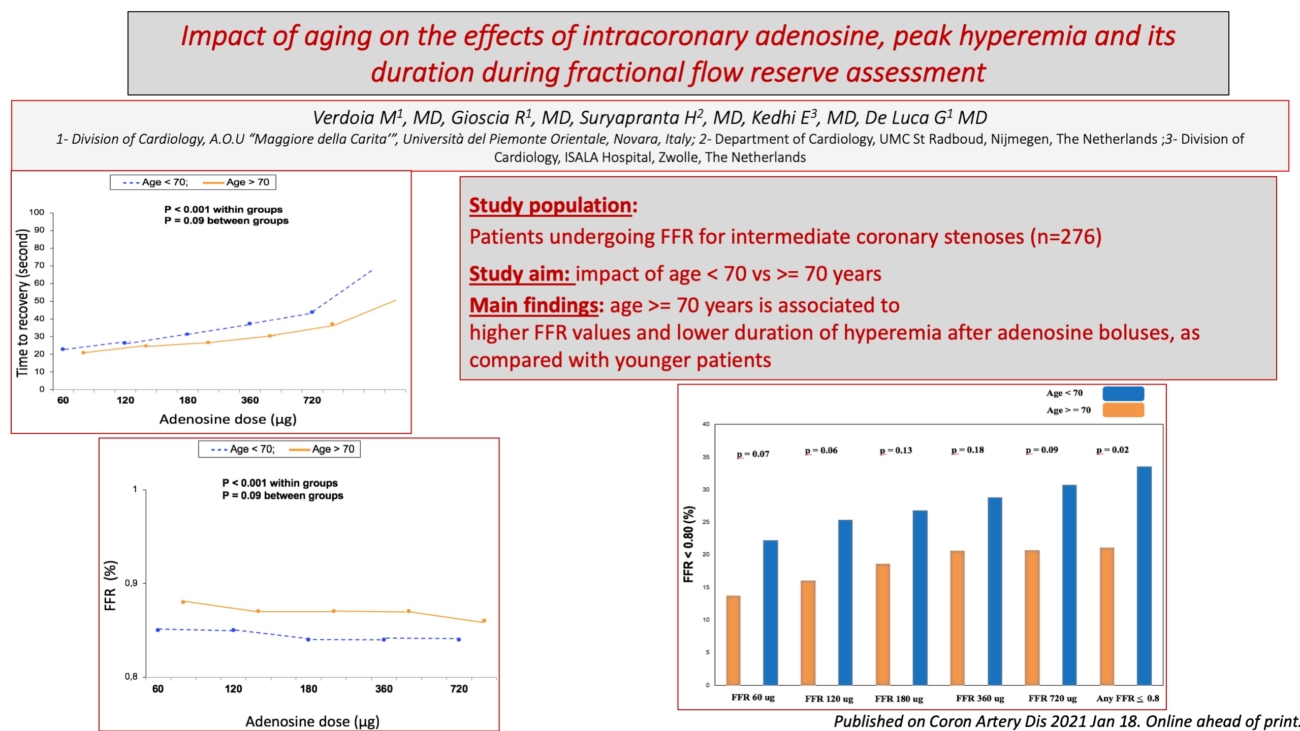
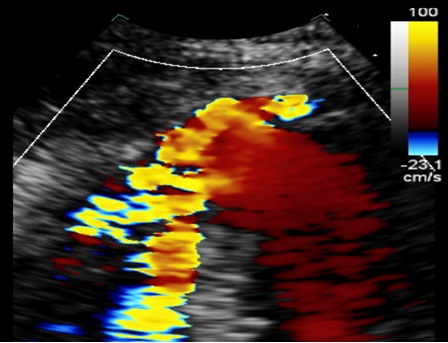
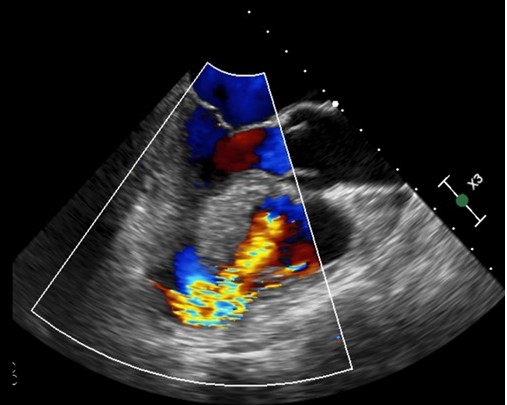
Durante il ricovero in Unità di Terapia Intensiva Cardiologica il paziente rimaneva asintomatico ed emodinamicamente stabile fino al giorno successivo, quando lamentava dolore epigastrico, in assenza di ulteriori modifiche del tracciato elettrocardiografico, ma con evidenza di tachicardia, ipotensione e lieve incremento dei lattati all’emogasanalisi arteriosa (3.5 mmol/L). L’ecocardiogramma rivelava la presenza di un difetto interventricolare (DIV) in sede para-apicale con multipli jets al Color Doppler (Figura 1, Figura 2), determinante significativo shunt sinistro-destro (Qp/Qs 2.2), significativa disfunzione contrattile del ventricolo destro (TAPSE 12 mm, RV-FAC 25%) e insufficienza tricuspidale severa.
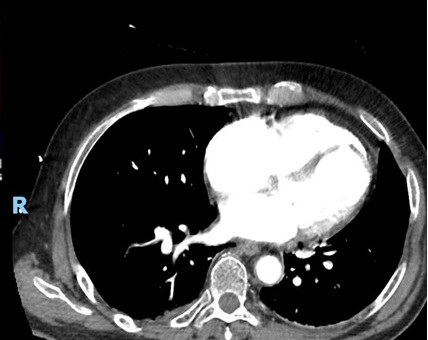
Il paziente veniva rapidamente condotto in sala di emodinamica per il posizionamento di contropulsatore aortico. Al fine di ottenere una migliore caratterizzazione morfologica della lesione, veniva eseguita una cardio-TC che mostrava la presenza di un complesso difetto del setto interventricolare, ampio (24×22 mm), con aspetto irregolare, che escludeva la possibilità di riparazione percutanea (Figura 3).
Il caso veniva collegialmente discusso in sede di Heart Team: in considerazione del profilo emodinamico del paziente e della stabilità del quadro clinico, si decideva di differire l’intervento cardiochirurgico e di adottare una strategia di “watchful waiting” allo scopo di guadagnare tempo per favorire la cicatrizzazione del tessuto miocardico ed accrescere la probabilità di successo della riparazione chirurgica.
Il Ticagrelor veniva sospeso e veniva iniziata una infusione continua di Tirofiban come terapia terapia anti-aggregante ponte.
In considerazione dei noti effetti del Levosimendan sulla funzione ventricolare destra e sulle pressioni polmonari, e visto il quadro clinico ed ecocardiografico del paziente, veniva iniziata la somministrazione di tale farmaco mediante infusione endovenosa continua senza bolo (dose iniziale 0.05 γ/kg/min titolato fino a 0.1 γ/kg/min per 48 ore), senza ipotensione, con progressivo miglioramento della performance bi-ventricolare, riduzione dei segni ecocardiografici di disfunzione ventricolare destra e ripristino di normali valori di pressione arteriosa media.
In nona giornata, veniva eseguito con successo l’intervento chirurgico di riparazione del DIV mediante patch di pericardio eterologo e anuloplastica modificata secondo De Vega. Il contropulsatore aortico veniva rimosso in terza giornata post-operatoria, senza complicanze. L’ecocardiogramma post-procedura evidenziava l’integrità del patch pericardico in assenza di shunt residui, lieve disfunzione contrattile del ventricolo sinistro (FE 43%), lieve disfunzione del ventricolo destro (TAPSE 14 mm, RV-FAC 32%) ed insufficienza tricuspidale trascurabile.
In quindicesima giornata, il paziente veniva dimesso dalla terapia intensiva cardiochirurgica e trasferito nel reparto di riabilitazione cardiologica in buone condizioni cliniche generali.
Conclusioni:
Il difetto del setto interventricolare post-infartuale è una rara ma temibile complicanza dell’infarto miocardico acuto, gravata da un elevato tasso di mortalità perioperatoria. Il timing della riparazione chirurgica rappresenta il maggior determinante della prognosi del paziente, ma la precisa finestra temporale in cui eseguire l’intervento rappresenta ancora una questione irrisolta. Le linee guida suggeriscono il posizionamento di contropulsatore aortico (classe di evidenza IIa C) e i dati a disposizione dimostrano che l’approccio chirurgico differito nel tempo potrebbe rappresentare la strategia terapeutica più opportuna.
Tuttavia, la terapia farmacologica più adeguata durante il periodo di “watchful waiting” non è mai stata propriamente indagata. Il Levosimendan è un farmaco calcio-sensibilizzante ad azione inotropa positiva e vasodilatatrice periferica, il cui impiego è stato ampiamente descritto nella gestione dello shock cardiogeno, ma non nello stadio precoce dello scompenso cardiaco acuto. In questo specifico scenario clinico, l’uso preventivo del Levosimendan come bridging therapy ha contribuito a supportare il paziente in una fase critica, riducendo lo shunt sinistro-destro attraverso tre meccanismi emodinamici: 1) inotropismo positivo con aumento della gittata sistolica del ventricolo sinistro; 2) diminuzione del postcarico attraverso la riduzione delle resistenze vascolari periferiche; 3) incremento dell’accoppiamento ventricolo arterioso destro mediante la combinazione di aumentata contrattilità ventricolare destra e riduzione delle resistenze vascolari polmonari e delle pressioni polmonari, che costituiscono un importante fattore prognostico in ambito cardiochirurgico. Inoltre, il profilo farmacocinetico del Levosimendan ha contribuito a mantenere nel tempo il suo effetto emodinamico, consentendo lo svezzamento precoce dal contropulsatore aortico.
Pertanto, l’utilizzo profilattico del Levosimendan in aggiunta al supporto meccanico del contropulsatore aortico potrebbe rappresentare una valida scelta terapeutica nei pazienti con DIV post-infartuale candidati a correzione chirurgica.